
Eine 82-jährige Patientin leidet seit ihrer frühen Jugend an Asthma. Dann wird sie wegen einer plötzlichen Exazerbation intubiert und in ein Akutkrankenhaus aufgenommen. Nach der intensivmedizinischen Versorgung wird sie in die geriatrische Abteilung verlegt. Wie kam es zu der Exazerbation und wie kann diese in Zukunft bestmöglich verhindert werden?
Der Notruf wurde wegen schwerer Atemnot abgesetzt. Beim Eintreffen des Notarztes war die Patientin zyanotisch mit geblähtem Thorax. Die Atmung war flach und schnell bei kaum noch hörbarem Atemgeräusch. Der Notarzt intubierte die Patientin umgehend, applizierte ein Kortikoid sowie ein Beta-Mimetikum intravenös.
Anschließend wurde die Patientin drei Tage lang auf der Intensivstation künstlich beatmet. Nach erfolgreicher Extubation erfolgte die Verlegung in die geriatrische Abteilung.

Prof. Dr. med. Helmut Frohnhofen*
Leitender Arzt Altersmedizin
Facharzt für Innere Medizin, Geriatrie, physikalische Therapie, Intensivmedizin, Palliativmedizin, Zusatzbezeichnung Schlafmedizin und Somnologie (DGSM)
Bei der körperlichen Untersuchung zeigte sich eine ausgeprägte Bronchospastik bei tief stehenden Zwerchfellen.
Ergebnis der Lungenfunktionsprüfung: Aufgrund der erheblichen Erhöhung des Atemwegswiderstandes sowie der stark reduzierten absoluten Einsekundenkapazität liegt eine schwere Bronchialobstruktion vor. Zudem besteht eine erhebliche Lungenüberblähung mit einem stark erhöhten Residualvolumen und einer noch normalen Vitalkapazität.
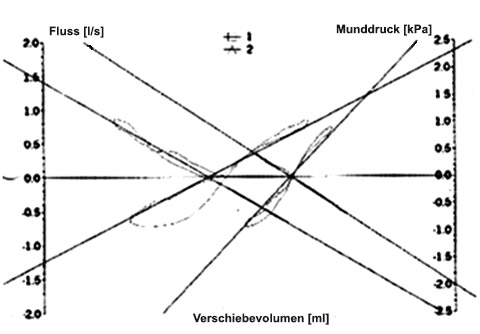
Raw 9.9 cmH2O/l/sec
TLC 195%
RV 280%
VC 100%
FEV1 38%
rel FEV1 45%
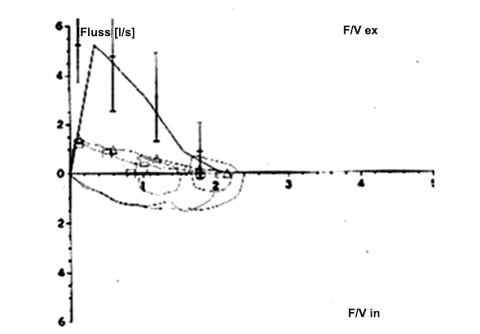
Raw 7.3 cmH2O/l/sec
TLC 170%
RV 240%
VC 114%
FEV1 59%
rel FEV1 55%
Nach dem Absenden Ihrer Antworten erfahren Sie, wie Prof. Helmut Frohnhofen im vorliegenden Fall entschieden hat. Zudem senden wir Ihnen in ca. 3 Monaten die Entscheidung Ihrer Kollegen in Form einer anonymen Statistik zu. Wir freuen uns auf den Dialog mit Ihnen.